L'osteocondrosi è una malattia degenerativa-distrofica delle strutture cartilaginee della colonna vertebrale, che porta a una violazione della struttura e delle caratteristiche funzionali dei dischi intervertebrali e del sistema muscolo-scheletrico circostante. A seconda della posizione, ci sono tre tipi principali di osteocondrosi:

- cervicale;
- petto;
- lombare.
Secondo le statistiche dell'Organizzazione mondiale della sanità, questa malattia colpisce dal 50% al 90% della popolazione mondiale. Si noti che negli ultimi anni l'osteocondrosi sta rapidamente diventando più giovane. Con un esame dettagliato, oggi sarà difficile trovare una persona di età superiore ai 20 anni senza protrusioni del disco e altri segni primari di questa malattia, e l'età media di insorgenza dei segni clinici a tutti gli effetti (dolore cronico, disturbi della postura, ecc. ) È di 30-36 anni.
Cause dell'osteocondrosi
Le principali cause di osteocondrosi della colonna vertebrale includono:
- stile di vita sedentario;
- predisposizione ereditaria;
- disturbi metabolici e gastrointestinali che interferiscono con il normale assorbimento dei nutrienti essenziali da parte dell'organismo;
- rischi professionali, molto spesso esposizione a vibrazioni;
- sviluppo di scoliosi e vari tipi di disturbi della postura durante la crescita attiva del corpo;
- assunzione di acqua insufficiente, disidratazione permanente;
- disturbi metabolici, malnutrizione e mancanza di nutrienti essenziali nella dieta;
- violazione del metabolismo del calcio nel corpo;
- aumento dell'attività fisica e sport traumatici;
- scarpe scomode;
- stress cronico;
- trauma;
- anomalie congenite nello sviluppo del sistema muscolo-scheletrico.
Molto spesso, questa è la colpa dello stile di vita che la maggior parte delle persone moderne conduce e della natura stessa della malattia. L'osteocondrosi è chiamata il pagamento di una persona per camminare in posizione eretta.
Sfortunatamente, la natura non ha ancora sviluppato un meccanismo affidabile di protezione contro gli effetti negativi della pressione verticale. Durante la corsa, il salto e altri carichi di montaggio, i nostri dischi si contraggono e si espandono sotto l'influenza delle vertebre, agendo come ammortizzatori. In una tale situazione, il tessuto cartilagineo subisce una microtraumatizzazione costante. A poco a poco, ci sono più di questi microtraumi, e se in giovane età le riserve del corpo sono sufficienti per rattopparle e ripristinarle, dopo 21 anni questi processi sono nettamente inibiti e da 25 anni declinano completamente, i processi di degenerazione iniziano a prevalere sui processi di rigenerazione.
A causa della mancanza di movimento, posizioni di seduta scomode, cattive abitudini, mancanza di sonno, riposo insufficiente, stress, il lavoro dei vasi sanguigni si deteriora, i nutrienti iniziano a fluire meno, i processi nutrizionali dei dischi iniziano a essere interrotti. Alla fine, questo provoca l'usura della cartilagine.
Anche la predisposizione genetica gioca un ruolo importante nel tasso di sviluppo dell'osteocondrosi. Uno dei principali fattori nella progressione della malattia sono le deviazioni nella sintesi del tessuto connettivo. A volte questi fallimenti si verificano nel corso della vita e sono causati da fattori di stile di vita e di età, ma più spesso la colpa è dei nostri geni.
Esattamente anche la probabilità della malattia può dipendere da come a livello genetico sono suscettibili a vari disturbi e altre strutture del corpo umano, da cui dipendono il lavoro e l'alimentazione della colonna vertebrale nel suo complesso
Meccanismo di sviluppo dell'osteocondrosi
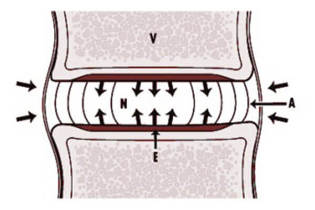
Il disco intervertebrale è un corpo gelatinoso elastico. Come ogni tessuto cartilagineo, contiene sostanze speciali: mucopolisaccaridi. Durante l'attività fisica, il metabolismo nel corpo del disco aumenta e più sostanze nutritive iniziano a fluire ad esso. Il numero di enzimi in entrata aumenta, il che cambia le proprietà dei mucopolisaccaridi. Cominciano ad attirare più acqua dallo spazio intercellulare, il disco inizia a gonfiarsi, compensando il carico sulle vertebre. Il processo di legare l'acqua continua fino a quando la pressione sul disco non raggiunge l'equilibrio. Quando il carico viene rimosso, il processo viene invertito. L'acqua ritorna, l'elasticità del corpo del disco diminuisce e l'equilibrio dinamico viene ripristinato.
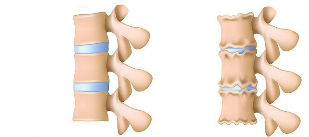
Con l'osteocondrosi, si verificano prima i cambiamenti nel corpo del disco intervertebrale. La quantità e la composizione dei mucopolisaccaridi cambia, il contenuto di condroitin solfati e acido ialuronico può diminuire. Di conseguenza, tutto ciò porta alla disidratazione del nucleo polposo. Il disco perde la sua elasticità, diminuisce di volume e normalmente non può più sopportare il carico che agisce su di esso. Anche il nucleo polposo inizia a perdere elasticità.
I cambiamenti che si verificano portano a una violazione delle proprietà di assorbimento degli urti del disco, che influisce negativamente sulla sua capacità di fissaggio. Con il movimento o lo sforzo, alcune parti della colonna vertebrale, anche se leggermente, possono essere spostate l'una rispetto all'altra. All'inizio, la fissazione indebolita può essere compensata dalla forza dei muscoli e dei legamenti. Tuttavia, in futuro, sotto l'influenza di vari tipi di fattori negativi (permanenza prolungata in una posizione eretta fissa, disturbi della postura, forte sforzo fisico), possono verificarsi cambiamenti patologici o atrofia dell'apparato muscolo-legamentoso. Può anche verificarsi il processo opposto: un aumento eccessivo della fissazione muscolare. I gruppi muscolari responsabili del fissaggio della colonna vertebrale diventano eccessivamente tesi e questo stato non scompare nemmeno durante il riposo.
A causa della distribuzione irregolare del carico, distorsioni, debolezza muscolare, cambiamenti degenerativi progressivi nei dischi, i cambiamenti iniziano a verificarsi nei tessuti ossei delle vertebre circostanti. La densità delle strutture ossee inizia ad aumentare, a causa del fatto che il corpo inizia a pompare il calcio lì per compensare la pressione che il disco assumeva in precedenza su se stesso durante i carichi.
Diagnosi di osteocondrosi
La diagnosi primaria viene effettuata sulla base dei reclami e dell'esame preliminare del paziente. Viene effettuata una verifica della presenza di dolore in varie parti della colonna vertebrale in condizioni di riposo e movimento. Il medico determina la localizzazione del dolore, la sua durata, specifica i fattori che provocano dolore, nei quali casi il dolore si intensifica e diminuisce. Viene specificato per quanto tempo è durata la malattia, cosa ha contribuito alla sua insorgenza, come si è proceduto, in quali circostanze si verifica l'esacerbazione, come si sente il paziente durante la remissione.
Successivamente, viene determinato il grado di lesione spinale. La possibile gamma di movimento è impostata:
- inclinato (avanti, indietro, di lato);
- movimenti rotatori in diverse parti della colonna vertebrale.
È necessario prestare attenzione alle curve fisiologiche della colonna vertebrale, possibile appiattimento (in rari casi, rafforzamento) della lordosi nelle regioni lombosacrale e cervicale. La possibile presenza di possibili deformità spinali è rilevata:
- scoliosi;
- inclinazione involontaria della testa verso il lato doloroso;
- posizione pelvica obliqua.
Vengono determinate le potenziali violazioni della sensibilità. Viene valutato lo stato dell'apparato muscolo-legamentoso, una possibile diminuzione del tono e atrofia muscolare.
RAGGI X
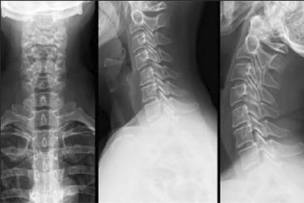
L'esame radiografico consente di valutare le condizioni delle vertebre e dei dischi interessati. L'immagine può essere scattata su 2 piani reciprocamente perpendicolari: diritto e laterale, nonché in due proiezioni oblique. I raggi X vengono eseguiti in piedi o sdraiati. Se necessario, la radiografia può essere eseguita in posizione di estensione-flessione, nonché con un'inclinazione laterale.
MRI (TOMOGRAFIA A RISONANZA MAGNETICA)
Il metodo più informativo per diagnosticare l'osteocondrosi. Oltre alle strutture ossee, può anche valutare le condizioni dei tessuti molli che circondano la colonna vertebrale (cartilagine, vasi sanguigni, muscoli, legamenti, nervi, ecc. ). La risonanza magnetica può essere eseguita in tre proiezioni. A differenza della tomografia, non espone il corpo ai raggi X.
CT (TOMOGRAFIA COMPUTER)
Presenta diversi vantaggi rispetto all'esame a raggi X. La radiografia mostra migliori cambiamenti nelle strutture ossee delle vertebre, l'altezza del disco, gli osteofiti e le escrescenze ossee che compaiono, la presenza di sclerosi subcondrale. Tuttavia, la TC consente di vedere possibili rotture dei dischi, compressione delle radici, cambiamenti nella dura madre del midollo osseo.
ELETTROMIOGRAFIA (EMG)
L'EMG è una valutazione dei potenziali bioelettrici dei muscoli della colonna vertebrale, che si verificano quando sono eccitati. In effetti, è un metodo per registrare l'attività elettrica delle fibre muscolari. Promuove una diagnosi più oggettiva dell'osteocondrosi, nonché il controllo del decorso e della prognosi della malattia.
REOGRAFIA
Serve per studiare lo stato dei vasi delle estremità, del cervello e della schiena in caso di lesioni di alcune parti della colonna vertebrale.
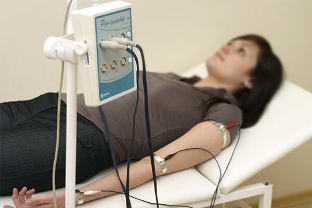
La reovasografia (RVG) è un tipo di reografia eseguita durante l'esame dei vasi delle braccia e delle gambe. Con la sindrome radicolare, ci sono fenomeni spastici nelle arterie degli arti superiori e inferiori, principalmente dal lato della lesione. RVG ti permette di identificarli.
La reografia è particolarmente informativa per vari eventi vascolari nell'area colpita della colonna vertebrale, specialmente nella sindrome di un'arteria compressa. Questo metodo di ricerca consente di giudicare indirettamente lo stato della vertebra colpita e di monitorare le dinamiche della malattia.
ELETTROENCEFALOGRAFIA (EEG)
Studio dei biopotenziali cerebrali nell'osteocondrosi del rachide cervicale. L'EEG è più informativo quando si eseguono test per la rotazione della testa e l'estensione del collo. Consente di identificare anomalie nelle arterie vertebrali, che portano a una violazione dell'afflusso di sangue al cervello. Lo studio valuta il ritmo, la frequenza e l'ampiezza delle onde. Le lesioni arteriose si manifestano con l'appiattimento e la desincronizzazione dell'encefalogramma. Nei casi più gravi, il ritmo può essere scarsamente espresso o del tutto assente. Ci possono essere anche una serie di altri fenomeni patologici che uno specialista può decifrare.
Trattamento dell'osteocondrosi
Il trattamento delle malattie richiede sempre un approccio integrato. A seconda del grado e della gravità delle manifestazioni, il corso di terapia intensiva può durare da 1 a 3 mesi, e profilassi aggiuntiva finalizzata a consolidare il risultato ottenuto fino a 1 anno.
Il trattamento può essere effettuato in 2 direzioni: conservativa e operativa.
TRATTAMENTO CONSERVATIVO PER L'OSTEOCONDROSI
Questo tipo di terapia ha lo scopo di alleviare il dolore, aumentare la mobilità sana della colonna vertebrale e prevenire l'ulteriore sviluppo della malattia. Include le seguenti istruzioni:
- Terapia farmacologica;
- Fisioterapia;
- Terapia fisica (esercizi di fisioterapia);
- Massaggio;
- Terapia manuale;
- Osteopatia;
- Tecniche innovative (cellule staminali);
- Riabilitazione psicologica;
TERAPIA MEDICA
Se la sindrome del dolore è pronunciata e peggiora significativamente la qualità della vita, si raccomanda l'uso del blocco nervoso. I blocchi sono suddivisi nei seguenti tipi:
- Blocco dei punti trigger (sigilli muscolari formati a seguito di una distribuzione irregolare del carico sui muscoli della schiena);
- Intraosseo - iniezione di anestetico nel corpo spugnoso per alleviare il dolore e trattare disturbi nevralgici, motori e vascolari concomitanti;
- Facet - iniezione di anestetico per ridurre il dolore alle radici nervose e alle faccette articolari;
- Paravertebrale - l'introduzione di farmaci nella colonna vertebrale nei punti in cui escono le radici nervose, al fine di disabilitare temporaneamente il riflesso del dolore;
- Epidurale - iniezione di un farmaco nello spazio epidurale della colonna vertebrale lombosacrale nella sindrome radicolare al fine di alleviare il dolore;
Gruppi di farmaci usati per il trattamento dell'osteocondrosi:
- Farmaci antinfiammatori - usati per fermare i processi infiammatori;
- Antispastici - per alleviare lo spasmo;
- Antiossidanti - per prevenire gli effetti dei radicali liberi che accelerano l'invecchiamento e lo sviluppo di processi degenerativi nei tessuti;
- Preparazioni per migliorare la circolazione sanguigna nella colonna vertebrale;
- Condroprotettore - per la rigenerazione e l'inibizione della degenerazione del tessuto cartilagineo.
I condroprotettori sono parte integrante del trattamento terapeutico dell'osteocondrosi. Sono disponibili in tre forme: iniettabili, compresse, unguenti e creme.
I medicinali possono essere prescritti per uso esterno sotto forma di unguenti e gel, per iniezione intramuscolare sotto forma di iniezioni e per via orale sotto forma di capsule e compresse.
Il farmaco è prescritto esclusivamente da un medico. In assenza di dolore e pronunciati cambiamenti degenerativi, l'uso di farmaci non è giustificato. Il trattamento dell'osteocondrosi è impossibile esclusivamente con l'aiuto di medicinali. La terapia dovrebbe includere dieta, attività fisica ottimale, fisioterapia, se possibile, riabilitazione psicologica e altre misure preventive.
MASSAGGIO PER LA PREVENZIONE DELL'OSTEOCONDROSI
I vantaggi del massaggio sono i seguenti:
- miglioramento della circolazione sanguigna, stabilizzazione dei processi metabolici del disco intervertebrale e dei tessuti circostanti;
- rimozione degli spasmi muscolo-legamentosi;
- rafforzare i muscoli e alleviare lo stress dalla colonna vertebrale;
- inibizione e prevenzione dello sviluppo di processi infiammatori;
- aumentare il tono e aumentare l'efficienza del corpo nel suo complesso.
FISIOTERAPIA
La fisioterapia nel trattamento dell'osteocondrosi, a seconda dello stadio della malattia e delle condizioni del paziente, viene utilizzata sia in combinazione con la terapia farmacologica che separatamente.
Per le malattie degenerative della colonna vertebrale, a seconda dei sintomi e del tipo di manifestazioni della malattia, vengono utilizzati i seguenti tipi di fisioterapia.
UV (RADIAZIONE ULTRAVIOLETTA LOCALE)
L'esposizione diretta alla luce UV sulla pelle stimola la produzione di vitamina D, che svolge un ruolo chiave nell'assorbimento del calcio. La procedura viene eseguita utilizzando la radiazione, che ha un effetto battericida, antinfiammatorio e analgesico.
ULTRASUONI.
Esposizione dei tessuti del corpo a radiazioni sonore ad alta frequenza (da 20 Hz e oltre). Sono utilizzati in combinazione con vari farmaci antinfiammatori e analgesici per uso esterno per una loro migliore penetrazione nei tessuti del corpo. Lo scopo principale del metodo è eliminare la sindrome del dolore di varia localizzazione.
TERAPIA CON ONDE D'URTO
L'essenza della procedura è trasmettere un'onda acustica al sito del dolore. L'obiettivo principale è alleviare il dolore, migliorare la microcircolazione sanguigna, accelerare il metabolismo.
TERAPIA LASER
Impatto con speciali laser al neon elio. Tali radiazioni promuovono l'attivazione dei processi bioelettrici nei tessuti nervosi e hanno effetti antinfiammatori e analgesici. Il laser viene applicato alle radici del nervo spinale infiammate situate vicino all'area interessata della colonna vertebrale.
MAGNETOTERAPIA
Esposizione alla zona interessata della colonna vertebrale con un campo magnetico, di conseguenza, viene creato un campo bioelettrico nei tessuti, che stimola tutti i processi metabolici nell'area interessata a livello cellulare. Il magnete ha un effetto antinfiammatorio e antispasmodico.
ELETTROFORESI
Esporre l'area interessata a una debole scossa elettrica. Sotto l'influenza di un campo elettrico, le particelle di un mezzo disperso sono in grado di muoversi facilmente in mezzi gassosi e liquidi. In questo modo, i farmaci necessari possono essere consegnati direttamente nell'area interessata, il che aumenta significativamente l'efficacia del trattamento.
BALNEOTERAPIA
Metodi per il trattamento dell'osteocondrosi con l'utilizzo di acque minerali di vario genere: bagni, docce, piscine. Durante la procedura, le particelle minerali penetrano nella pelle e colpiscono i centri nervosi.
MUD
Il trattamento dell'osteocondrosi con fango viene utilizzato sotto forma di applicazioni di fango (impacchi). L'impatto sul corpo avviene attraverso l'influenza delle alte temperature in combinazione con la composizione chimica del fango. Nei tessuti colpiti, il metabolismo è accelerato, la circolazione sanguigna è migliorata, appare un effetto antinfiammatorio e la gravità della sindrome del dolore diminuisce.
TERAPIA DI TRAZIONE (LUNGHEZZA DELLA SPINA)
Uno dei trattamenti più efficaci per l'osteocondrosi. Durante lo stretching, si verifica l'allungamento dell'apparato muscolo-legamentoso della colonna vertebrale, la distanza tra le vertebre aumenta di 2-4 mm. Eventuali ernie e protrusioni sono ridotte. Viene alleviata l'eccessiva pressione sulle radici nervose e sui vasi sanguigni, che possono essere ernie e osteofiti (escrescenze ossee sulle vertebre). La trazione spinale aiuta anche a ridurre l'edema locale, migliorare la circolazione sanguigna e alleviare la tensione eccessiva nell'apparato muscolo-legamentoso.
MASSAGGIO SOTTOVUOTO
La procedura viene eseguita utilizzando coppe medicali o un'apparecchiatura speciale. Durante la terapia del vuoto vengono stimolati i vasi sanguigni degli organi interni. Nei luoghi in cui è stato effettuato il massaggio, viene attivata la produzione di enzimi, sostanze biologicamente attive, accelerando il metabolismo interno e processi di rigenerazione. Con l'uso continuato, la procedura può sostituire un significativo ringiovanimento dei tessuti nel sito di applicazione.
CRIOTERAPIA
Raffreddamento acuto a breve termine del corpo a temperature estremamente basse, che ha un effetto terapeutico. È caratterizzato da un'elevata efficienza nella soppressione della sindrome del dolore, poiché un forte calo della temperatura blocca i recettori del dolore, aumentando significativamente la soglia del dolore. Ha un ottimo effetto antinfiammatorio. C'è una diminuzione del livello di collagenasi (un enzima che rompe i legami peptidici in tutti i tipi di collagene). La formazione di granulomi è bloccata. L'edema dei tessuti molli e dei linfonodi viene rimosso, il flusso linfatico torna alla normalità.
Terapia fisica - ESERCIZIO TERAPEUTICO PER L'OSTEOCONDROSI
Il compito principale della terapia fisica è quello di alleviare e rafforzare l'apparato muscolo-legamentoso della colonna vertebrale, per aumentare la flessibilità e l'ampiezza di movimento delle vertebre. L'esercizio per l'osteocondrosi aiuta a migliorare la circolazione sanguigna e aumentare la permeabilità dei tessuti che circondano la colonna vertebrale per una migliore permeabilità dei nutrienti.
Principi di base degli esercizi di fisioterapia per qualsiasi tipo di osteocondrosi
- Le lezioni dovrebbero svolgersi in un'area ben ventilata, preferibilmente all'aperto;
- L'esercizio dovrebbe essere eseguito solo durante la remissione, quando i sintomi sono assenti;
- L'abbigliamento dovrebbe essere il più largo possibile e non limitare i movimenti;
- Tutti i movimenti dovrebbero essere eseguiti senza problemi e l'ampiezza e il numero di ripetizioni dovrebbero aumentare gradualmente;
- Interrompi immediatamente l'esercizio in caso di dolore;
- Molto dipende dal respiro, prova ad ascoltarlo mentre pratichi. Tutti gli esercizi di stretching dovrebbero essere eseguiti durante l'espirazione;
- Assicurati di monitorare la frequenza cardiaca e la pressione sanguigna. Se questi indicatori superano la norma, ridurre l'intensità del carico;
- In qualsiasi pratica di benessere, la coerenza gioca un ruolo importante; per il più rapido raggiungimento del risultato, osserva la regolarità nelle tue lezioni;
- "Meno è meglio, ma più spesso. "Mantieni l'esercizio a bassa intensità, ma idealmente se puoi fare la ginnastica più volte al giorno. Cerca di trovare il tempo per una piccola palestra anche al lavoro.
- Il set di esercizi in ogni caso viene selezionato individualmente, prima di iniziare le lezioni, assicurati di consultare il tuo medico.
COSA FARE SE IL TEMPO NON È SUFFICIENTE PER EFFETTUARE GLI ESERCIZI?
Se non hai abbastanza tempo per fare esercizi a tutti gli effetti per la prevenzione dell'osteocondrosi, ti offriamo complessi di cinque minuti che possono essere eseguiti fuori casa (ad esempio, al lavoro).
TERAPIA MANUALE PER L'OSTEOCONDROSI
La terapia manuale è un effetto fisico a dosaggio locale sull'area interessata della colonna vertebrale e sui tessuti circostanti. Il suo obiettivo è ripristinare il normale funzionamento e la mobilità dei segmenti vertebrali nelle aree danneggiate.
È considerato uno dei metodi più efficaci e delicati per il trattamento dell'osteocondrosi, soprattutto nelle fasi iniziali.
Di regola, la procedura include 3 componenti:
- Massaggio rilassante - riscaldamento e riscaldamento dei muscoli, rimozione del tono eccessivo;
- Mobilitazione - l'uso di tecniche di rilassamento e stretching per alleviare gli spasmi e migliorare le caratteristiche motorie dell'apparato muscolo-legamentoso e delle articolazioni. L'obiettivo è normalizzare i movimenti, migliorare la circolazione sanguigna, ripristinare il metabolismo nelle zone colpite dall'osteocondrosi. Può essere eseguito in tecnica passiva o per trazione;
- Manipolazione - azioni forzate eseguite con l'obiettivo di riportare le vertebre al loro posto e ripristinare il normale funzionamento delle articolazioni.
INDICAZIONI E CONTROINDICAZIONI PER LA TERAPIA MANUALE
La terapia manuale ha una serie di limitazioni, che sono determinate dalle condizioni del paziente.
Lettura:
- osteocondrosi diffusa con lesioni su larga scala della colonna vertebrale;
- primi stadi della malattia con lesione localizzata;
- blocco funzionale delle articolazioni vertebrali di secondo e terzo grado;
- ernia spinale.
Controindicazioni:
- tumori della colonna vertebrale e delle strutture paravertebrali;
- tubercolosi;
- spondilite anchilosante;
- trauma e periodo postoperatorio;
- instabilità vertebrale di grado 3-4;
- infiammazione del midollo spinale e delle sue membrane;
- disturbi della circolazione cerebrospinale;
- sindromi dolorose pronunciate;
- lacrime e gravi distorsioni di muscoli e legamenti;
- disfunzione delle radici nervose;
- fratture spinali;
- e altri
PERIODO DI TRATTAMENTO
A seconda delle caratteristiche del decorso della malattia, la durata del trattamento può variare da 1-2 settimane a 2-3 mesi. Il numero di procedure dipende dalle caratteristiche del paziente e da una serie di fattori correlati.
































